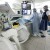
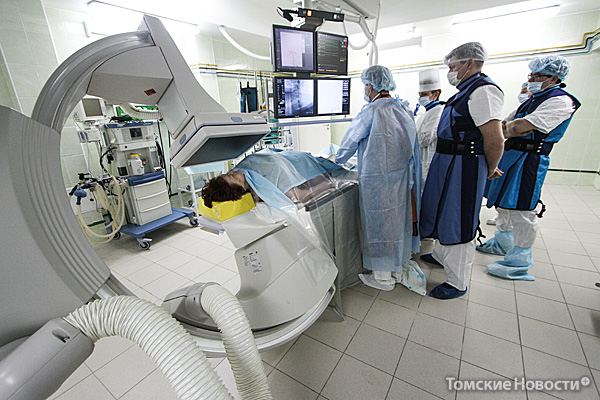
 Заболевания органов системы кровообращения лидируют по распространенности среди болезней, которыми страдают жители Томской области. Этот показатель не уникален. Почти половина населения земного шара подвержена артериальной гипертонии, а в структуре причин смертности сердечно-сосудистые катастрофы лидируют во многих цивилизованных странах. Можно ли снизить поток подобных патологий? Как-то их предупреждать? Об этом шел разговор за круглым столом в редакции «ТН». Участникам была предложена тема «Болезни сердечно-сосудистой системы: от первичной профилактики до высокотехнологичной помощи». Однако обсуждение спонтанно выплескивалось за рамки заданной темы.
Заболевания органов системы кровообращения лидируют по распространенности среди болезней, которыми страдают жители Томской области. Этот показатель не уникален. Почти половина населения земного шара подвержена артериальной гипертонии, а в структуре причин смертности сердечно-сосудистые катастрофы лидируют во многих цивилизованных странах. Можно ли снизить поток подобных патологий? Как-то их предупреждать? Об этом шел разговор за круглым столом в редакции «ТН». Участникам была предложена тема «Болезни сердечно-сосудистой системы: от первичной профилактики до высокотехнологичной помощи». Однако обсуждение спонтанно выплескивалось за рамки заданной темы.
В круглом столе участвовали:



Ольга Иванникова, главный специалист – главный терапевт ДЗТО, к.м.н.
Елена Ефимова, главный врач НИИ кардиологии СО РАМН, к.м.н.
Игорь Ковалев, руководитель отделения детской кардиологии НИИ кардиологии, д.м.н.



Виктория Серебрякова, ст. научный сотрудник НИИ кардиологии, к.м.н.
Юлия Муравлева, зав. отделением функциональной диагностики МЛПУ «МСЧ № 2»
Елена Старовойтова, заведующая отделением профилактики поликлиники ТНЦ СО РАН, к.м.н.
Первые лица показали пример
Ольга Иванникова: – Для Томской области, как и для других регионов РФ, сердечно-сосудистые заболевания (ССЗ) – очень актуальная проблема, и ей уделяется большое внимание. За последние 10 лет у нас одновременно реализовывались областные целевые программы по профилактике и лечению артериальной гипертонии, по оказанию специализированной медицинской помощи пациентам с острым нарушением мозгового кровообращения, по оказанию экстренной высокотехнологичной кардиологической помощи. На реализацию данных программ было направлено порядка 70 млн рублей (средства областного бюджета). Причем не только на оснащение лечебных учреждений, но и на информирование людей. С помощью первых лиц региона томичам была наглядно показана необходимость серьезного отношения к своему здоровью – помните, наверное, как в одном из роликов Борис Мальцев измерял артериальное давление? Вместе с коллегами из НИИ кардиологии мы совершали выезды в муниципальные образования, проводили там дни профилактики и дни гипертоника. Специалисты проходили обучение в ведущих клиниках России, а затем передавали опыт коллегам. В ряде ЛПУ появились кабинеты профилактики, центры здоровья. В 2006 году на базе ОКБ был открыт инсультный центр. В 2010 году мы предложили еще одну целевую региональную программу по профилактике ССЗ, и с января 2011 года она начала действовать. Профилактика – это то звено, которое за последние десятилетия было утеряно, сейчас мы начинаем его восстанавливать.
– Есть такой доктор Бубновский, который в одной из своих книг утверждает, что российская медицина стала заложником фармацевтики. Врачи делают крен в сторону медикаментозного лечения и не пропагандируют умеренные физические нагрузки, приверженность здоровому образу жизни (ЗОЖ). Ваше отношение к таким жестким заявлениям?
– Я позволю себе не согласиться с господином Бубновским. Любой уважающий себя доктор обязательно дает рекомендации по ЗОЖ. Предлагает критически оценить свою массу тела и т.д. Посоветует заняться плаванием, ходьбой. Если человек живет на 14-м этаже и его заболевание, клиническое состояние позволяет ему подниматься пешком до 7-го этажа, доктор обязательно порекомендует ему это делать. Прислушается ли к его рекомендациям пациент – это уже другой вопрос.
Национальные особенности сердечных больных
– Существуют особенности национальной охоты, рыбалки. А есть ли особенности у наших больных?
Елена Ефимова: – Российские пациенты, пожалуй, слишком безответственные. Мы в НИИ кардиологии имеем дело с глубоко больными людьми, они перенесли инфаркт миокарда, им сделали сложнейшие операции, выписываются и спрашивают: «Доктор, а можно таблеточки по минимуму?» То есть у них очень низкая приверженность к лечению.
– А как смотрится Россия по распространенности заболеваний органов кровообращения на фоне других стран?
Виктория Серебрякова: – Бледно.
– Значит, мы больная нация?
– Так говорить неэтично. Мы здоровая нация, но мы как бы потеряли 20 лет жизни. После развала Союза мы продолжаем переживать потрясения, которые не лучшим образом сказываются на здоровье. Кто сейчас в основном умирает? Люди 1945–1965 годов рождения. Парадоксально, но более живучими оказались люди 1920–1930 годов рождения.
– В СССР выживали сильнейшие?
– Нет, в людях была заложена другая духовная основа. Они верили в свою страну. А граждане, которые сейчас погибают, попали на смену строя, крах всех идеологических установок. Сергей Бубновский, на которого вы сослались, утверждает, что причина болезней еще и в том, что люди стали малоподвижными. В чем он прав? В том, что замена ручного труда автоматами привела к гиподинамии. Молодому поколению досталось все сразу: курение, наркомания, гиподинамия… А ведь в человеческом организме заложены мощные ресурсы для восстановления. Если задействовать все мелкие мышцы позвоночника, суставов, можно восстановить свои резервы. Например, избавиться от остеохондроза без препаратов. Но наши пациенты инфантильные, им рассказываешь о резервах организма, а после занятия они говорят: «Мы бы хотели просто получить таблетку, которая сделает нас молодыми». Люди, как дети, им нужно, чтобы их вел поводырь. Когда была советская система, раз в полгода все обязательно проходили медосмотр. Сейчас дали выбор: можешь пройти, можешь не пройти. Но без поводыря никто никуда не хочет идти.
Ольга Иванникова: – Когда стартовала дополнительная диспансеризация работающих граждан, мы не могли на нее народ собрать. А ведь в ее рамках предусмотрен целый комплекс бесплатных обследований.
Юлия Муравлева: – С 1 декабря 2009 года в Томской области начали работать центры здоровья (ЦЗ). Их основная задача – сохранение индивидуального здоровья граждан и формирование у них приверженности к здоровому образу жизни. Из обращающихся в ЦЗ примерно 70% – женщины немолодого возраста. Мужчин, интересующихся профилактикой заболеваний, намного меньше. Для достижения успешных результатов по формированию ЗОЖ необходимо создание положительного мнения в обществе об идее профилактики, мотивации к оздоровлению.
Игорь Ковалев: – Мы были в итальянской клинике, где нашей Кате Михайловой успешно сделали операцию по трансплантации сердца. Там какая система? Каждые полгода оперированный пациент должен показаться врачу и отчитаться о том, что он принимает и какой образ жизни ведет. Ответственность за здоровье там возложена на самого пациента. А у нас люди инфантильные. Еще одна их особенность: они лучше врачей знают, как и чем лечить.
Кардиологи у нас – супер! А база на местах – увы…
– О специалистах НИИ кардиологии идет слава по всему региону. А как, интересно, поставлена кардиологическая помощь детям?
Елена Ефимова: – В апреле 2010 года на базе нашего института было создано функциональное объединение «Центр детского сердца».
Игорь Ковалев: – 8–12 детей на тысячу родившихся имеют врожденные пороки сердца. Примерно 3 случая на 10 тыс. новорожденных – это тяжелые пороки, которые нужно оперировать немедленно. И в этом смысле в России очень серьезные проблемы, потому что клиник, где это можно делать, очень мало. В Москве, Томске, Новосибирске, Самаре – все! Когда ребенок с пороком рождается где-нибудь в Якутии, попробуйте его доставить в клинику!
Санавиация разрушена. На реанимобиле по нашим дорогам и с нашими расстояниями не увезешь. Чаще всего такие дети погибают. Лучший выход – заранее доставлять женщин со сложной беременностью в города, где есть возможность срочно оказать помощь. Но операции новорожденным очень сложные и дорогостоящие, а клиника имеет квоту, которая не покрывает расходы, то есть она остается в убытке. Есть еще одна проблема. Вот у нас в НИИ хирурги выполняют уникальнейшие операции, но ребенка выписывают, мама увозит его домой, а на местах – ни нормального наблюдения, ни профессиональной амбулаторной помощи нет. Из-за этого дети тоже часто погибают. Государство, если оно заинтересовано в своем будущем, должно задуматься над решением этих проблем.
Ученые, что вас беспокоит?
Елена Старовойтова: – Поликлиника Академгородка – это специфическое лечебное учреждение, в котором наблюдаются интеллектуально продвинутые граждане. Как показывает статистика, риск развития ССЗ у них выше, чем у тех, кто занимается физическим трудом. В прошлом году мы открыли отделение профилактики и запустили проект по ранней диагностике ССЗ у этой категории людей. Работу проводили в тесном сотрудничестве с кафедрой общей врачебной практики и поликлинической терапии медуниверситета. Во время ежегодного профосмотра кроме стандартного измерения артериального давления мы у всех научных сотрудников выполняли ЭКГ, определяли уровень холестерина и глюкозы в сыворотке крови, а также проводили анкетирование, с помощью которого определяли наличие поведенческих факторов риска: курения, гиподинамии, неправильного питания. По результатам скрининга были выделены три группы пациентов: 1) здоровые (таких оказалось единицы); 2) не имеющие отклонений в лабораторных и инструментальных обследованиях, но имеющие факторы риска развития ССЗ (вместе с первой группой они составили примерно треть обследованных); 3) имеющие отклонения. Таких оказалось подавляющее большинство. Причем повышенный уровень холестерина был выявлен у большого числа людей до 35 лет. Очень важно начинать работать именно с этой группой пациентов, потому что профилактика наиболее эффективна в молодом возрасте. В нашей поликлинике для этого есть все условия. Закуплено новое оборудование. Работает школа для пациентов с артериальной гипертензией. Хорошо оборудованы тренажерный зал и зал лечебной физкультуры.
– И что, ученые сразу же стали вести здоровый образ жизни, пошли играть в футбол?
– К сожалению, многие подвержены вредным привычкам, много курят, ведут малоподвижный образ жизни. Надо менять сознание, а это быстро не сделаешь.
Подари себе жизнь
– Насколько врачи сами придерживаются здорового образа жизни?
Юлия Муравлева: – Врач, как и любой другой человек, индивидуально принимает решение быть здоровым и заниматься профилактикой заболеваний или наоборот. В нашем лечебном учреждении для сотрудников созданы условия для занятий спортом, оборудован тренажерный зал. А ходить туда или нет, каждый решает сам.
– Если человек имеет генетическую предрасположенность к заболеванию, то какая разница, ведет он здоровый образ жизни или нет?
Виктория Серебрякова: – Для того чтобы заболевание возникло, нужны условия. Такими условиями как раз могут быть вредные привычки – курение, нерациональное питание, низкая физическая активность. К 40 годам человек может стать инвалидом. А может при ЗОЖ прекрасно дожить до 80 лет.
– Что дальше? Куда будет двигаться кардиология?
Игорь Ковалев: – Население планеты стареет, и на Западе идет смещение в сторону развития технологий для пожилых людей.
Виктория Серебрякова: – Там развивается и система социальной реабилитации. Я ехала в Берлине в такси, которым управлял человек, перенесший инсульт, правая половина тела у него не функционировала нормально. Это пример социальной реабилитации. Мы к этому еще не пришли.
Игорь Ковалев: – После открытия в Москве нескольких инсультных центров количество смертей от инсультов резко сократилось, но вырос уровень инвалидизации. А условия для реабилитации в России тоже утрачены.
Ольга Иванникова: – Мы сейчас начинаем реанимировать эту службу. И это связано в первую очередь с планируемым открытием первичных сосудистых отделений и регионального сосудистого центра. Ищем и готовим специалистов, направляем пациентов после инсульта и инфаркта на реабилитацию в санаторий-профилакторий. Первый такой заезд пациентов по региональной программе «Профилактика сердечно-сосудистых заболеваний у населения ТО на 2011–2013 годы» состоится уже в середине ноября.
Модифицированные (поведенческие) факторы риска:
курение (повышает риск возникновения ССЗ в 1,5 раза);
неправильное питание;
гиподинамия;
психоэмоциональный стресс.
Немодифицированные факторы риска:
атеросклероз;
артериальная гипертония;
наследственность.
СТАТФАКТ
Смертность от заболеваний системы кровообращения в Томской области в 2010 году составила 612 человек на 100 тыс. населения. Этот показатель лучше, чем в СФО и России в целом. Для сравнения: СФО – 708, РФ – 801 человек соответственно.
По девяти месяцам 2011 года смертность от подобных заболеваний в Томской области составила 595,5 случая на 100 тыс. населения.
 Отвечает Ольга Рудских, врач-терапевт
Отвечает Ольга Рудских, врач-терапевт