Законодательное оформление системы ОМС и создание ее технологической модели пришлись на начало перестройки. Летом 1991 года был принят Закон <О медицинском страховании граждан в Российской Федерации>, а 3 июня 1993 года распоряжением губернатора Виктора Кресса образован Территориальный фонд обязательного медицинского страхования Томской области.
Накануне 20-летнего юбилея системы ОМС состоялось заседание круглого стола, в ходе которого руководители медицинских учреждений, страховых компаний, представители власти вспоминали историю становления системы ОМС, обсуждали общие перспективы, говорили о том, каков вклад ТФОМС в развитие регионального здравоохранения.

Первые шаги
— Как происходило становление системы ОМС, насколько сложным был этот процесс, тем более если учесть, что в отличие от стран дальнего зарубежья у нас подобный опыт отсутствовал?
Виктор Козлов:
— Действительно, опыт отсутствовал, хотя все осознавали высокую социальную значимость нового большого дела. Перед организаторами стояли серьезные задачи. Россия по примеру стран Европы должна была перевести учреждения здравоохранения на финансирование из страховых фондов. Как это осуществлять практически, не знал никто. Единых правил работы на рынке ОМС тогда не было, каждый регион действовал по-своему.
Сергей Банин:
— В 1991-1992 годах всем было понятно: федеральный закон принят, и его необходимо исполнять. Система обязательного медицинского страхования в регионе только начинала формироваться, интенсивно изучалась, и, чтобы наиболее полно и правильно понимать ее суть, работать по всем правилам, мы много обсуждали тему ОМС на различных совещаниях, ездили к коллегам в другие регионы. Для оперативного и эффективного решения общих организационных и других вопросов (а нам почти одновременно пришлось создавать Фонд ОМС, страховые компании, выстраивать деловые отношения между всеми участниками рынка ОМС, включая ЛПУ), медицинские организации объединились в ассоциацию <Здравоохранение Сибири>, созданную в рамках межрегиональной ассоциации <Сибирское соглашение>.
— В чем состояла цель создания ОМС?
Татьяна Соломатина:
— Изначальная цель создания системы ОМС — оказать помощь бюджету. В начале перестроечного периода система способствовала тому, чтобы сохранить финансирование здравоохранения. Тогда из созданного фонда обязательного медицинского страхования оплачивалось только пять статей расходов, в их числе — медицинская деятельность учреждений, зарплата персонала, приобретение продуктов питания для стационара, приобретение мягкого инвентаря. Но все равно это уже было хорошо. Поддержка пришла вовремя. Нам удалось избежать мощного массового социального взрыва, который вполне мог произойти. Уж очень ситуация сложилась неординарная.
Виталий Грахов:
— В тот период бюджетное финансирование шло с перебоями, начались длительные задержки выплаты заработной платы медикам. Было сложно реализовать социально важные проекты. Нужно было что-то предпринимать. Внедрение системы ОМС и создание фонда действительно спасло положение дел в здравоохранении.
Михаил Чиняев:
— Переход от сметного финансирования к рыночной экономике, где, образно говоря, требовалось считать деньги, давался сложно, в том числе психологически. Зачастую приходилось действовать методом проб и ошибок. Разумеется, сегодня об этом вспоминается с долей ностальгии, но тем, кто стоял у истоков создания системы ОМС в регионе, порой бывало туго. И немудрено, потому что мы за считаное время осуществили этот грандиозный проект, тогда как в странах дальнего зарубежья система медицинского страхования складывалась десятилетиями, а то и дольше. В Нидерландах, например, становление такой системы происходило в течение 100 лет. Понятно, с тех пор социально-экономическая ситуация в стране существенно изменилась, улучшились финансовые условия ОМС. 20 лет — это целая история становления системы и ТФОМС.
Деньги, за пациентом!
— Как говорят эксперты, одной из главных стратегических целей реформы здравоохранения в России является переход на одноканальное финансирование и внедрение подушевого принципа оплаты медицинской помощи. Это в том числе регламентирует Закон <Об обязательном медицинском страховании в Российской Федерации> № 326-ФЗ, принятый в 2010 году. Насколько Томская область готова к преобразованиям?
Виктор Козлов:
— При одноканальном финансировании основная часть денежных средств, поступающих в учреждения здравоохранения, идет из бюджета Фонда обязательного медицинского страхования. Медицинские организации, входящие в систему обязательного медицинского страхования, через Фонд ОМС получают денежные средства на все статьи расходов и самостоятельно определяют, на что их потратить. Когда в 2005 году в некоторых субъектах РФ начался пилотный проект по переводу ЛПУ на одноканальное финансирование, Томск включился в него одним из первых. И, если в других регионах проект апробировался в нескольких больницах, у нас было принято решение начать его сразу во всех ЛПУ, работавших в системе ОМС.
Опыт работы Территориального фонда ОМС Томской области в условиях одноканального финансирования в системе ОМС стал предметом обсуждения и изучения участниками всероссийской конференции <О ходе реализации Федерального закона <Об обязательном медицинском страховании в Российской Федерации>, которая прошла в Томске 28-29 сентября 2011 года. В работе конференции приняли участие директора фондов ОМС из 52 регионов страны, главные врачи и специалисты экономических служб региональных и муниципальных лечебных учреждений.
Еще одна особенность ОМС Томской области — это многолетняя работа в системе ОМС частных медицинских учреждений: это и поликлиники, и стоматологическая помощь, и стационары гинекологического и хирургического профиля, и дневные стационары, а также санаторно-курортная помощь. Частной медицине вхождение в государственные программы дает увеличение оборотов и улучшение финансовых показателей. Доступ частникам к участию в программе обязательного медицинского страхования юридически был открыт всегда. Четыре частные медицинские организации работали в ОМС с 2003 года. С 2006 года количество негосударственных учреждений-участников стало возрастать и в 2011 году увеличилось до 14 медицинских организаций. В 2013 году их уже больше 20.
— Почему одноканальное финансирование получило распространение?
Виктор Козлов:
— Плюсы очевидны: деньги идут в ЛПУ из одного источника, их легче контролировать и у главного врача есть самостоятельность в планировании своих расходов в зависимости от объемов и перспективных задач. Важно, что главные врачи научились эффективно расходовать денежные средства своих учреждений. Например, при сметно-бюджетном финансировании у руководителя ЛПУ не было никаких стимулов оптимизировать затраты на содержание здания больницы, сократить или перепрофилировать коечный фонд так, чтобы койка реально <работала>, а не простаивала.
Сегодня каждый главврач самостоятельно решает данный вопрос, преследуя единственную цель: оптимально сократить расходы, чтобы высвободившиеся средства направить на развитие учреждения и повышение оплаты труда сотрудников. Они выходят в департамент здравоохранения и Территориальный фонд ОМС с предложениями перепрофилировать учреждение или отделение, перевести часть коек в статус дневного стационара, провести мероприятия по повышению энергоэффективности, применить систему аутсорсинга. Двигаясь в данном направлении, за шесть лет мы не разрушили ни одной больницы, не сократили объемы оказания медицинской помощи, а это было самое большое опасение вначале. При этом регион ушел от такой проблемы, как необоснованное удлинение сроков пребывания пациента в стационаре: в условиях оплаты за койко-день это было очень выгодно. Сегодня, наоборот, главный врач заинтересован в том, чтобы как можно эффективнее пролечить больного.
Михаил Чиняев:
— За последние 5-7 лет в системе ОМС произошел ощутимый рывок вперед. У медицинских учреждений появилось больше возможностей, в том числе благодаря введению одноканальной системы финансирования. Конечно, здесь есть свои шероховатости, ограничения. Но, думается, следует обратить внимание на то, что появились признаки стабильности, заметен рост фонда в финансовом отношении. Это радует.
На страже здоровья
— Система ОМС не только финансирует деятельность учреждений здравоохранения, она выполняет еще одну важную функцию: защищает права пациентов. Насколько эффективно это используется на практике?
Сергей Банин:
— Ситуация с защитой прав пациентов в системе ОМС, как лакмусовая бумажка, отражает то, что происходит в системе здравоохранения в целом. Томская область постоянно находится в поиске новых форм и методов работы. Это требует новых подходов, соответственно, нарушается привычный ход событий, который невольно отражается на пациентах. Люди незамедлительно начинают реагировать на изменения. Анализ обращений в нашу страховую компанию показывает, что до 2010 года количество обращений оставалось примерно на одном уровне, но как только началась модернизация ОМС, оно резко возросло. Подчеркиваю: не жалоб, а обращений за консультациями, разъяснениями. Благодаря тому что фонд и страховые компании ведут активную информационно-разъяснительную работу с населением, количество обоснованных жалоб на качество медицинской помощи снижается. Разбираемся в каждом случае индивидуально.
Наталия Николаева:
— И учреждения здравоохранения, кстати, тоже под защитой. Центр женского здоровья участвует в системе ОМС с 2004 года. В 2008 году один из фондов ОМС отказывался оплачивать медицинскую помощь 40 жителям своего региона, которая была оказана в нашем медицинском учреждении. Территориальный фонд ОМС Томской области восстанавливал справедливость в судебном порядке. Деньги нам были возвращены. К слову, жители соседних регионов считают, что уровень здравоохранения у нас выше, и приезжают лечиться в Томск.
Виктор Козлов:
— Это не единственный случай. Мы возвращали затраченные на проведение дорогостоящих процедур средства Томской областной клинической больнице. Также через обращение в суд. Дошли до кассационной судебной инстанции. Оппоненты не особо верили в нашу победу, однако вышло наоборот. Фонд вернул более миллиона рублей в территориальную программу ОМС.
— Почему число обращений от пациентов не уменьшается?
Николай Зенкин:
— Свою роль играют и средства массовой информации: газеты, телевидение, а в особенности Интернет. Большинство публикаций имеют отрицательный характер. Единичный негативный отзыв быстро тиражируется, а страдает вся система. Люди делают свои выводы, начинают жаловаться на медиков, к счастью, их жалобы часто не подтверждаются.
Сергей Банин:
— Изменилась структура жалоб. Сегодня в основном пациенты требуют возвращения денег за обследования, которые проводятся при самостоятельном обращении пациента без направления лечащего врача. Такие жалобы составляют примерно 80% от общего числа обращений.
Виктор Козлов:
— Безусловно, каждое обращение внимательно рассматривается. В случае необходимости к работе привлекаются эксперты качества медицинской помощи — это высококвалифицированные врачи, имеющие как минимум 10-летний опыт работы по специальности, включенные в территориальный реестр экспертов качества медицинской помощи. В случае необходимости оказанную медицинскую помощь оценивают эксперты качества медицинской помощи из других регионов России.
Михаил Чиняев:
— Здесь еще дело в том, что в некоторых медицинских учреждениях довольно низкий уровень доступности медицинских услуг, например в части приема узкими специалистами. Сказывается кадровый дефицит, и эту общую проблему нужно решать.
Наталия Николаева:
— Нам надо наполнять и повышать тариф, надо, чтобы условия, в которых работают медики, были примерно одинаковы везде. Тогда мы сможем более качественно и эффективно работать на благо наших уважаемых пациентов, служить принципам гуманности, которые свойственны нашей профессии.
К новым высотам
— Некоторые скептически настроенные эксперты склонны считать, что по теории вероятности рост предшествует спаду. Есть ли опасения такого рода у медицинского сообщества в части дальнейшей деятельности ОМС?
Иван Деев:
— Отвечу так: опасений быть не должно. В частности, потому, что у Министерства здравоохранения и Правительства РФ есть большие планы по дальнейшему развитию системы ОМС. Об этом говорилось на расширенном заседании коллегии министерства, которое прошло в Москве 24 мая. К примеру, в недалеком будущем планируется перевести в систему обязательного медицинского страхования финансирование оказания высокотехнологичной медицинской помощи. Эти функции сейчас лежат на федеральном бюджете. Кроме того, предполагается перевод в систему ОМС федеральных клиник и НИИ, решается вопрос о возврате к <научным койкам> — при этом можно будет оказывать уникальную медпомощь самым тяжелым, сложным пациентам, применяя новейшие методики лечения, современные технологии, свежие научные разработки. Словом, перспективы у обязательного медицинского страхования широки.
Виталий Грахов:
— Система ОМС выполняет важную объединяющую и направляющую функцию. Наш фонд на хорошем счету не только на территории СФО, но и по всей стране. Он постоянно участвует в пилотных проектах, находится на передовых позициях. Для многих регионов он служит образцом того, как можно и нужно работать. По крайней мере, мне приходится слышать подобные отзывы от коллег, что служит поводом для гордости за наш регион.
— Что вы, уважаемые участники круглого стола, хотели бы пожелать юбилярам в честь торжественной даты?
Михаил Чиняев:
— Перспективы у фонда отличные, пусть следующие 20 лет будут для него не менее плодотворными.
Александр Холопов:
— Желаю всем нам 20 лет спустя собраться в этом же составе, чтобы обсудить положительные перемены и планы.
Виталий Грахов:
— Пусть региональная система ОМС и фонд плодотворно работают и дальше, сохраняя свой высокий статус.
Николай Зенкин:
— Желаю неуклонного роста бюджета фонда.
Татьяна Соломатина:
— Поздравляю виновников торжества с круглой датой. Работу они проводят большую. Путь, который пройден за это время, был трудным, но интересным, насыщенным. Спасибо Фонду ОМС за действенную помощь (в частности, МО <Здоровье> воспользовалось ею во время организации работы плавучей поликлиники в 2013 году), новых достижений и удачи!
Филипп Кектышев:
— С Территориальным фондом ОМС Томской области нас связывают давние деловые партнерские отношения. Совместная деятельность направлена на повышение качества предоставления медицинских услуг томичам. Впереди предстоит сделать еще многое, и поэтому хочется, чтобы фонд успешно развивался и продолжал начатые в области проекты, благодаря которым нам удавалось бы делать медицинскую помощь более доступной, а ее уровень — выше.
Виктор Козлов:
— Хочу уточнить: юбилей празднует региональная система ОМС. А это значит, что к нему причастны и ТФОМС, и страховые медицинские компании, и медицинские организации. Нас поддерживает власть. Спасибо всем и с праздником!
Мнение
Юрий Сухих, главный врач МУЗ «Томская ЦРБ»:
— То, что в Томской области успешно действует система ОМС, действительно большое благо. Нам удалось выровнять финансовое положение медучреждений, принять программу госгарантий, в рамках которой пациенты имеют право получать медицинскую помощь бесплатно, повысить доступность оказания высокотехнологичной помощи населению. За 20 лет сделано немало. Пусть развитие системы и непосредственно ТФОМС в Томской области продолжается, крепнут позиции. Это нужно томичам.
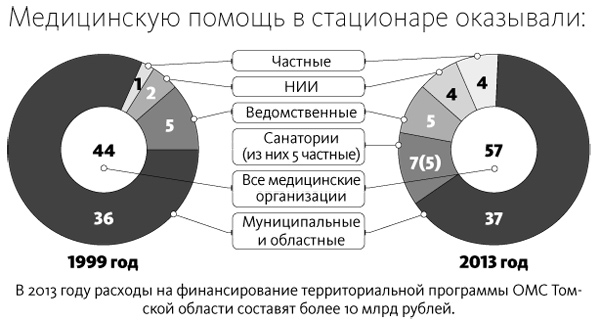
Цифры
В 2013 году бюджет фонда составляет уже более 10 млрд рублей, или ? от расходов бюджета Томской области. Средний подушевой норматив финансирования за счет средств ОМС за период с 2005 по 2013 год увеличился более чем в 5,6 раза: с 1 677 до 9 440 рублей.
На реализацию Региональной программы модернизации здравоохранения Томской области в части внедрения федеральных стандартов медицинской помощи из бюджета ТФОМС ТО было направлено 2,3 млрд рублей. Всего на реализацию РПМЗ Томской области из федерального и территориального фондов ОМС было направлено более 5,6 млрд рублей.